医師不足が本当に起きているかわかっていない人は多いです。医師不足についてネットで調べると、「医師不足派」、「医師は足りている派」、どちらも一定数いますよね。では、実際のところ医師不足は起こっているのでしょうか?
- 医師不足って本当に起こってるの…
- 昔は「医師過剰時代」といわれたのに、医師不足が騒がれているのが疑問…
- もし医師不足が本当なら、原因は何なの…
医師不足は嘘ではなく事実です。最低でも2050年まで医師不足の状況が続くと予想されています。そして、医師不足に陥っているのは「首都圏」の病院と「外科、産科・産婦人科」です。
医師不足が事実がどうかは、データを見ればわかります。人口当たりの医師数を見ると、首都圏は西日本と比べて半分も低いです。これは、中東や南米の水準と変わりません。
医師不足の誤解は、医師の絶対数と、地域や診療科ごとの偏りが原因です。医師の数だけで見れば首都圏が最も多いです。しかし、十分な医療を提供できているか判断するのに、医師の絶対数のデータは不適切です。
また、当然ですが医師不足が起こっていない地域や診療科では、医師不足を実感することができません。こうした誤解の積み重ねが、医師不足が嘘という誤った情報が流れる原因となっています。
さらに、医師不足によって、私たち医師のキャリアも危ぶまれます。例えば、現在医師が不足している外科は、今後需要がなくなり失業する医師が出てくる可能性があります。
また、首都圏の医師は、病院の倒産により別の病院に転職せざるを得ない事態になりそうです。転職する医師が増えれば、待遇のいい病院の取り合いになります。まだ事態が深刻ではない今のうちに、能力を高めて将来のキャリアを考える必要があります。
ここでは、医師不足が嘘ではなく事実である理由を紹介します。また、医師がキャリアを続けて生き残るための方法も紹介します。早めの決断をすれば、病院の経営難に巻き込まれず、将来性のあるキャリアを築けられます。
- 医師不足が本当かどうか知りたい、医師の声は?
- 医師不足は嘘じゃない?医師不足の理由は?
- 将来、医師が生き残るための、3つの方法は?
記事の内容を簡単に知りたい
医師不足は本当に起こってるの…

医師不足が本当かどうかわかっていない人は多いです。
Aさん)医師不足は嘘?…
問:医師不足なんて嘘ですよね?医師は不足していませんよね?
解:いいえ、本当ですよ。
田舎だけでなく、都市部でも沢山の医師が体と心を病み、毎年のように自殺の報道がありますよ。殆どは誰にも知られず、密葬されてお終いです。医師は圧倒的に不足しています。今後、医師は解消されていくいう希望的観測は、現段階の重労働を医師達に強いる前提でのお話です。
高齢者の自己負担増、快復が見込めない延命治療の自費化、診療報酬にも手を付けなければいけない所まで追い込まれています。
医師不足は深刻な状況です。医学部新設、増員を急がなければ、また若い命が散るでしょう 。
参考:Yahoo知恵袋
医師不足は本当に起こっています。実際、埼玉県や千葉県といった首都圏では、人口当たりの医師数が中東や南米並みの水準に陥っています。
そして、今後も医師不足が解消される見込みはありません。少なくとも2050年までは医師が不足する状況が続きます。
Bさん)医師が不足している診療科ってあるの…
問:医師が不足してる診療科はどこですか?
解:病棟勤務です。
- 1位 高度救命救急センター(救命部)
- 2位 小児科
- 3位 産婦人科
- 次点・4位 精神科
・・・うちの系列の病院では、上記4科の医師はいつも不足気味です。
参考:Yahoo知恵袋
医師が不足している診療科は存在します。医師数の推移をみると、外科と産科・産婦人科の医師数は若干減少しています。
しかし、将来を考えると、闇雲に〇〇科の医師が少ないと言っていられない状況です。例えば、外科は現在医師不足だと認識している人が多いです。しかし、これから高齢者が増えることを考えると、外科の需要は減っていきます。
診療科ごとに医師が偏り、医師不足が起こっているのは事実です。しかし、将来的には医師不足が解消する科もあります。逆にニーズの変化により、キャリアが危ぶまれる医師も出てきます。
Cさん)医師不足の理由って何…
問:医師不足の理由は医学部定員増加しないためですか?
解:医師の偏在とかは嘘。実は田舎の方が患者あたりの医師数は多い。
医師不足の原因を説明すると、話が超長くなるから、かいつまんで説明するよ。
とある厚生労働省の高級キャリア官僚が、医療費を減らす為に「日本は医師が余っている」という嘘のデータを捏造した。日本医師会と手を組み、マスコミにも医者は余っているというニュースを流させまくり。世論を操って。今から20年前くらい、医学部の合格者定員は削られまくり、激減した。当然、第一線にいる勤務医は猛反対した。医療費の削減や開業医の利益の為に医師を減らしたら必ず医師不足になり100%医療崩壊する。今すぐに、医師削減政策はやめるべきだと。有名な本田先生とかは、厚生労働省にかけ合ったけど。無視された。
そして、しばらくして。本田先生達、勤務医の予言は適中する。まずは地域医療が崩壊した。
厚生労働省はデータを再度確認し。日本は医師が余りまくっているというデータは捏造で。もともと医師不足だった。その上、医師削減政策をとったから、深刻な医師不足になった。というのが分かった。
参考:Yahoo知恵袋
誤った情報の錯誤も理由の1つです。しかし、地域や診療科の偏りも、医師不足の理由として間違ってはいません。
データを見ると、医師は西日本に集中し、首都圏で少ないことがわかります。また、診療科の医師数を見ると、科によって医師数の増減があることもわかっています。
では具体的に、どの程度の偏りが起こっているのでしょうか?
医師不足って本当?医師不足の理由は?

医師不足は事実であり、首都圏や外科、産科・産婦人科で起こっています。
その1:医師は「西日本」に集中し、「首都圏」は不足している?
都道府県別に、医療施設に従事する医師の状況(従事地、人口10万人当たり)を見ると、徳島県が最も多く329.5人(前回調査に比べて13.6人増)、次いで京都府323.3人(同8.4人増)、高知県316.9人(同10.9人増)で多い状況です。
逆に少ないのは埼玉県の169.8人(同9.7人増)、茨城県187.5人(同7.1人増)、千葉県194.1(同4.2人増)などです。
大都市と西日本で多い傾向は変わっておらず、最多の徳島県と最少の埼玉県の格差は1.94倍です(2年前より0.03ポイント縮小)。
参考:GemMed
医師の数は西日本と首都圏で約2倍も違います。人口10万人当たりの医師数が最も多い県は、徳島県で329.5人です。一方、最も人口当たりの医師数が少ないのは、埼玉県で169.8人です。
医師不足は事実です。誤解の原因は医師の絶対数にあります。医師の絶対数が多くても、人口に対する医師数が不足していれば十分な医療は提供できません。実際、人口当たりの医師数を世界と比べると、首都圏は中東や南米並みの水準になっています。
また、首都圏の医師不足は今後2050年頃まで悪化します。なぜなら、2年後に団塊世代が75歳を迎えて、医療の需要が高まるからです。その一方で、今後20年間で60歳を超えた医師が増えて引退する医師が増加します。よって、医療の需要に医師数が追いつきません。(参考:病院は東京から破綻する)
その2:原因は「地域」と「診療科」の偏り?
診療科別医師数の推移(平成6年を1.0とした場合)
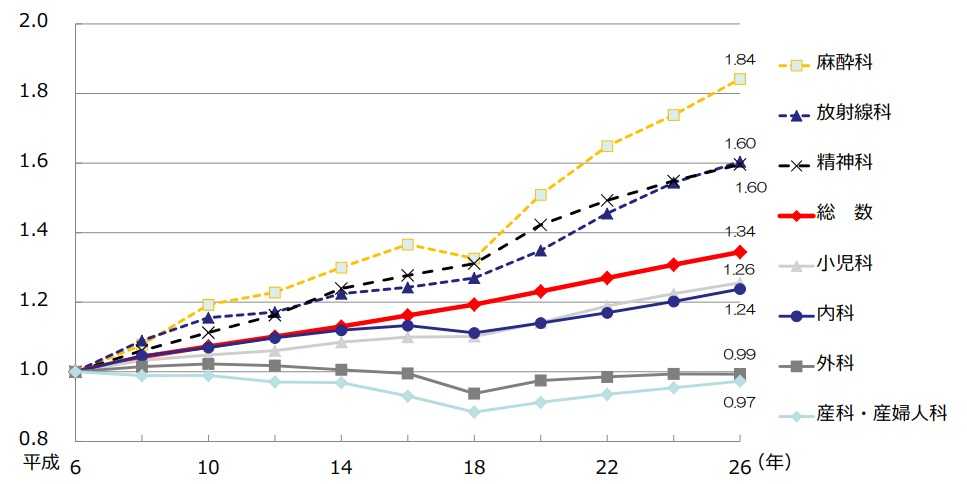
政府は2008年度以降、医学部定員を大幅に増員するなどの対策に乗り出しており、多くの診療科で医師は増加傾向にあるものの、依然として偏在は解消されておらず、厚生労働省は「地域や診療科によっては医師不足である」と指摘しています。
参考:JobMedley
診療科でも医師の偏りが起きています。
診療科別の医師数の推移を見てみると、増減している科がはっきり分かれます。平成6年の医師数を1.0とした時、麻酔科は最も増加し平成26年時点で1.84になっています。
一方、外科、産科・産婦人科は医師数が横ばいで、平成26年度もそれぞれ0.99、0.97と若干医師数が減少しています。
よって、外科、産科・産婦人科では医師不足が起こっていると考えられます。
医師不足が嘘だと誤解する理由の1つに、地域や診療科での「医師の偏り」があります。例えば、医師が十分いる西日本の麻酔科にいる医師は医師不足を感じないでしょう。一方、埼玉県の外科で働く人は、圧倒的な医師不足を感じているはずです。
この「偏り」により、医師不足は私たち医師のキャリアを脅かす事態にまで発展する可能性があります。
その3:医師不足なのに「失業する医師」が増える?
- 外科:高齢者の医療需要が高まる一方、手術の需要が減るため
- 首都圏:将来病院が倒産する可能性大、地方への転職争い
- 病院や医局に依存せず、自分でキャリアを考える必要がある
地域や診療科での医師数の「偏り」により、失業する医師が現れる可能性があります。
例えば、外科では表面的に見れば医師不足が問題のような気がします。しかし、将来高齢者が増えるため、外科の需要は減り、認知症やリハビリ、在宅医療の需要が高まります。
実際データを見ると、2039年まで85歳以上の高齢者の死亡数が増加し、若年者の死亡数は減ります。よって、需要がなくなった外科の医師は、失業する可能性が高くなります。(参考:Business Journal)
また、首都圏の医師も今後のキャリアを考えなければなりません。なぜなら、医療崩壊により、首都圏の病院は経営難に陥り、倒産する病院も出てくるからです。そして、倒産する病院が増え、転職する医師が増えれば、待遇のいい病院の取り合いになります。
失業せず、医師としてのキャリアを続けるなら、他の医師を上回る能力を身につける必要があります。では具体的にどうすればいいのでしょうか?
将来、医師として生き残るには?

将来、医師としてのキャリアを続けるなら、高い能力を身につける必要があります。
方法1:患者さんから信頼される医師になる
- エビデンス通りではなく、「柔軟な対応」
- 気さくさなどの、コミュニケーション力
- 携帯やPCで患者さんとの関係を築けられるか
患者さんの信頼を得る力は、どの病院に行くことになっても生かせますよね。信頼されることで患者さんと「コネ」をつなげば、自分の病院に再び来院してもらえます。
勤務医であれば病院の存続に貢献できますし、自分で開業するときにもこの力は生かせます。
信頼される医師になるには、自分の価値観を押し付けず、患者さんの希望に沿った対応をしなければなりません。
例えば、今後増えていく高齢者の対応では、エビデンスに基づく医療は役に立ちません。必要なのは、患者さんに残された人生を考える「全人的なケア」です。家族や仕事をどうしていくか考えられる「柔軟な対応」をした方が、患者さんに喜ばれますよね。
そして、柔軟な対応をしていくうえで、気さくに患者さんと話すためのコミュニケーション能力も必要です。また、携帯やPCで患者さんと連絡先を交換し、いつでもコンタクトをとれるようにすることも効果的です。
勤務医の場合、すべてをやる必要はありませんが、「柔軟な対応」や気さくさを身につけて損はないですよね。こういった力はすぐ身につけられないので、日ごろから読書をしてどん欲に学ぶ必要があります。
方法2 :専門技術を高める
- 医局を辞めて、飛び級して専門技術を身につける
- 海外に行って、最新の技術を学ぶ
- 普段から読書し、どん欲に知識を身につける
専門技術を高めれば、医師としての需要が高まります。難しい手術ができたり専門知識のある医師を、病院は必要としていますよね。
技術を高めるには主体的に努力する必要があります。
例えば、医局に所属したままでは、技術の習得するのには時間がかかりますよね。なので、技術を最短で習得したいなら、医局を辞めて他の病院で技術を学ぶべきです。
実際、天皇陛下の手術を執刀したことがある天野篤教授は、心臓外科を極めるために病院を転々としています。亀田総合病院では米国帰りの医師から教えを請い、その後新東京病院に移り、5年目で年間300例の手術数をこなしています。
習得できればキャリアを上げられる一方、技術を高めるのは修羅の道です。しかし、主体的に動く自信があり、やりがいのある仕事をしたいのなら検討の余地があります。
方法3:「人材に投資」する病院に転職する
- 給料が普通の大学病院の2倍
- 資金が潤沢で、自己研磨しやすい環境
- 見分け方は、高収益かどうか
能力を高めるには、適切な環境に身を置くことも大切です。そもそも単に激務だったら、勉強や研究の時間は取れないですよね。
技術を高める環境としては、人材に投資する病院がベストです。なぜなら、病院の資金が潤沢で、好待遇の中働くことができるからです。
例を挙げると、全国トップクラスの利益率を誇る仙台厚生病院は、30代半ばの医師で年収は約2000万円です。一方、首都圏私大の准教授の年収は700万円程度です。(参考:病院は東京から破綻する)
さらに給料が高いため、自然と自己研磨がしやすい環境になります。月収15~20万程度では、自己研磨はおろか、生活を維持するのでやっとです。しかし、年収が高ければ、生活に余裕ができ、高額な医学書も購入できますよね。
人材に投資する病院を見分けるには、病院の利益率をみます。なぜなら、高収益の病院は、多くの患者が受診している、つまり、医師の教育が行き届いていると考えられるからです。
人材に投資するような「いい病院」に転職するなら今しかありません。今後は、首都圏の医療が崩壊し、地方で働く医師が増えます。地方で働く医師が増えれば、点在する「いい病院」の取り合いになります。
能力を高めて医師のキャリアを続けるために、素早い行動を心がけましょう。
まとめ:医師不足は嘘じゃない?

- 医師不足は事実
- 首都圏は西日本と比べて人口当たりの医師数が半分、中東・南米と同じ
- 「外科」や「産科・産婦人科」は20年前と比べて医師数が減っている
- 医師不足により、「外科」や「首都圏」に勤める医師の将来が危ない
医師不足は事実であり、2050年まで続くと考えられています。
医師不足の影響を受けるのは患者だけではありません。「外科」や「首都圏」に勤めている医師は、医療の需要の変化や病院の経営難により、キャリアが危ぶまれます。
医師として生き残るためには、高い能力を身につける必要があります。高い能力とは、患者さんから信頼される力や専門技術を指します。これらの能力は主体的な行動、日々の勉強によって身につけられます。
また、能力を高めるには適切な環境も必要です。単に激務をこなしていては、勉強や研究に熱中できませんよね。激務でも、高い給料を貰えたり、自己研磨の余裕を与えてくれる病院はあります。
好待遇の病院で勤めることができれば、能力も環境も向上でき一石二鳥ですよね。「いい病院」の取り合いに巻き込まれる前に、将来に向けて早めに行動しましょう。




コメントを残す